L’insonnia dopo i 60 non è una malattia misteriosa. È il segnale che qualcosa nella vita sta cambiando. Capire che cosa aiuta molto più di una camomilla
Di Flavia Caroppo – giornalista

Sono le tre di notte. Il corpo è stanco, la casa è silenziosa, e voi siete perfettamente svegli a ripensare a una cosa detta male vent’anni fa, al nipote che ha la recita giovedì, alla bolletta del gas. Se vi riconoscete, siete in buona compagnia: l’insonnia dopo i 60 anni riguarda tra il 30 e il 48% degli adulti in questa fascia d’età, secondo i dati della Sleep Research Society, ed è uno dei disturbi più diffusi e più sottovalutati della seconda metà della vita.
Sottovalutato perché spesso viene liquidato con un “è normale a quest’età” — che è vero solo in parte. Cambia il sonno, certo. Ma non è scritto da nessuna parte che debba diventare un problema.
Cosa succede al sonno dopo i 60 anni
Il primo cambiamento è biologico, e non si può aggirare: con l’età, la produzione di melatonina — l’ormone che regola il ciclo sonno-veglia — diminuisce progressivamente. Il ritmo circadiano si sposta in avanti: si ha sonno prima, ci si sveglia prima. Le fasi di sonno profondo si riducono, e quelle leggere aumentano. Il risultato è un sonno più frammentato, più sensibile ai rumori, più facile da interrompere.
A tutto questo si aggiungono i cambiamenti fisici: dolori articolari, reflusso, apnee del sonno che si accentuano, farmaci che interferiscono con il riposo. È una combinazione che non aiuta. Ma la parte fisica, per quanto reale, è solo una parte della storia.
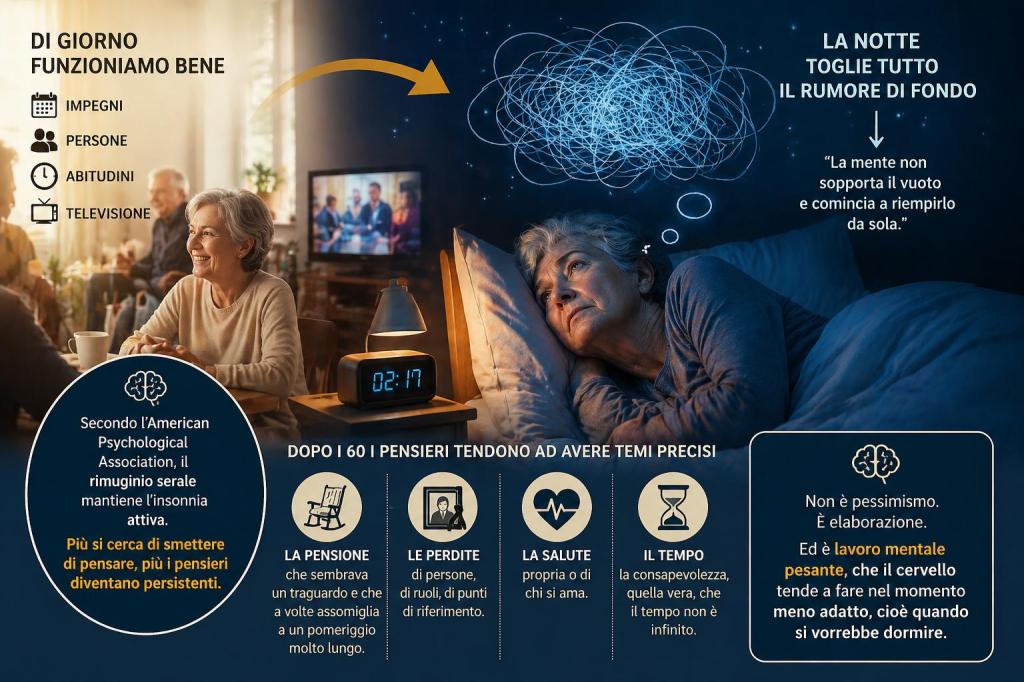
Il rimuginio notturno: perché la mente non si spegne
Di giorno funzioniamo bene: ci sono gli impegni, le persone, le abitudini, la televisione. La notte toglie tutto il rumore di fondo, e la mente — che non sopporta il vuoto — comincia a riempirlo da sola. Secondo l’American Psychological Association, il rimuginio serale è uno dei principali meccanismi che mantengono l’insonnia attiva: più si cerca di smettere di pensare, più i pensieri diventano persistenti. È controintuitivo, ma funziona così.
Dopo i 60 questi pensieri tendono ad avere temi precisi. La pensione, che sembrava un traguardo e che a volte assomiglia a un pomeriggio molto lungo. Qualche perdita lungo la strada — di persone, di ruoli, di punti di riferimento. La salute, propria o di chi si ama. La consapevolezza, quella vera, che il tempo non è infinito. Non è pessimismo: è elaborazione. Ed è lavoro mentale pesante, che il cervello tende a fare nel momento meno adatto, cioè quando si vorrebbe dormire.
Dormire soli: un cambiamento che il cervello registra
C’è un aspetto di cui si parla poco, forse perché fa un certo effetto ammetterlo: dormire soli dopo anni in compagnia cambia il sonno in modo concreto, non solo emotivo. Ricerche dei National Institutes of Health mostrano che l’isolamento sociale è associato a sonno più frammentato, maggiore difficoltà ad addormentarsi e risvegli notturni più frequenti.
Il motivo è che il cervello umano si era abituato, nel tempo, alla presenza fisica di un’altra persona: il ritmo del suo respiro, il calore, il piccolo terremoto di chi si gira dall’altra parte alle due di notte. Tutto questo aveva una funzione regolatrice, anche neurologica. Quando viene meno — per vedovanza, separazione, o semplicemente per come è andata — il sistema nervoso deve reimparare a stare da solo nel buio. Non è veloce. Non è indolore. E non si risolve con un cuscino extra, per quanto qualcuno lo suggerisca.
L’insonnia nasce spesso di giorno
Qui sta forse il punto meno ovvio: il problema non comincia quando ci si corica. Comincia molto prima. Le giornate con pochi stimoli, le settimane in cui si parla davvero con poche persone, la routine che si è assottigliata — tutto questo si accumula silenziosamente durante il giorno e riemerge di notte, quando la mente trova finalmente spazio per fare quello che non ha avuto modo di fare: elaborare.
Il guaio è che lo fa nel modo meno produttivo possibile, girando in tondo sugli stessi pensieri senza arrivare da nessuna parte. Non è problem solving. È ruminazione. La differenza è enorme, e il cervello alle tre di notte non la conosce.
Questo significa anche che lavorare sul sonno richiede lavorare sulla giornata. Più contatti sociali, più attività fisica, più stimoli cognitivi: tutto questo non migliora solo l’umore, ma anche la qualità del riposo notturno. Non è un consiglio da dépliant del centro anziani, ma è quello che emerge in modo consistente dalla letteratura scientifica sul sonno e l’invecchiamento.
Che cosa aiuta davvero
La buona notizia è che l’insonnia cronica, anche in età avanzata, risponde bene al trattamento. Il riferimento di prima scelta oggi non è il sonnifero — che aiuta nel breve periodo ma crea dipendenza e perde efficacia — ma la terapia cognitivo-comportamentale per l’insonnia (CBT-I), raccomandata da tutte le principali linee guida internazionali. Si lavora sui pensieri disfunzionali legati al sonno, sulle abitudini, sulla cosiddetta “igiene del sonno” — e i risultati, anche negli over 60, sono solidi e duraturi.
Sul piano pratico, alcune cose fanno la differenza più di altre. Orari regolari — stessa ora di coricarsi e svegliarsi, anche nel weekend — aiutano a stabilizzare il ritmo circadiano. La stanza deve essere fresca e buia: il corpo si addormenta meglio quando si raffredda leggermente. L’attività fisica diurna migliora il sonno profondo, a patto di non farla nelle due o tre ore prima di coricarsi. E gli schermi — telefono, tablet, televisione — andrebbero spenti almeno un’ora prima: la luce blu inibisce la produzione di melatonina in modo misurabile.
Per il rimuginio notturno, alcune persone trovano utile tenere un piccolo taccuino sul comodino: scrivere il pensiero che torna, anche solo una riga, aiuta il cervello ad “archiviarlo” invece di tenerlo in circolo. Non funziona per tutti, ma vale la pena provare prima di contare le pecore.

Quando è il momento di parlarne con un medico
Non tutte le notti difficili richiedono un intervento professionale. Ma alcune sì. Vale la pena consultare il proprio medico di base quando l’insonnia diventa frequente — più di tre notti a settimana per almeno un mese — oppure quando ci si sveglia già esausti, quando i pensieri notturni diventano ossessivi o ansiosi, quando il giorno dopo ne risente in modo significativo l’umore, la concentrazione o la voglia di fare qualsiasi cosa. Il medico può escludere cause fisiche, valutare l’eventuale ruolo dei farmaci, e indirizzare verso il percorso più adatto.
La cosa da evitare è aspettare troppo. L’insonnia non trattata tende a cronicizzarsi, e diventa sempre più difficile da gestire a mano a mano che si radica nelle abitudini e nei pensieri. Prima si interviene, meglio è.
Il sonno che cambia dopo i 60 non è un difetto, è un adattamento. La notte più difficile non è una sconfitta. È spesso il segnale che qualcosa nella vita chiede attenzione: nella routine quotidiana, nelle relazioni, nel modo di stare con se stessi. Il sonno è il sintomo. La causa, di solito, è da qualche altra parte.
E trovarla, di giorno, è il modo migliore per dormire meglio di notte.